Nさんは70才の女性で、施設の厨房で働くパート社員でした。平成31年1月26日に当院を受診されました。
1月4日から移転した施設で仕事を開始し、1月12日より腰痛が発症したそうです。3年前から勤務しているということでしたが、以前は昼食への対応勤務でしたが、人手不足で新年からは朝食から昼食までの業務対応となったそうです。1月26日から左大腿部痛も発症し、夜寝返りが困難となって受診されました。
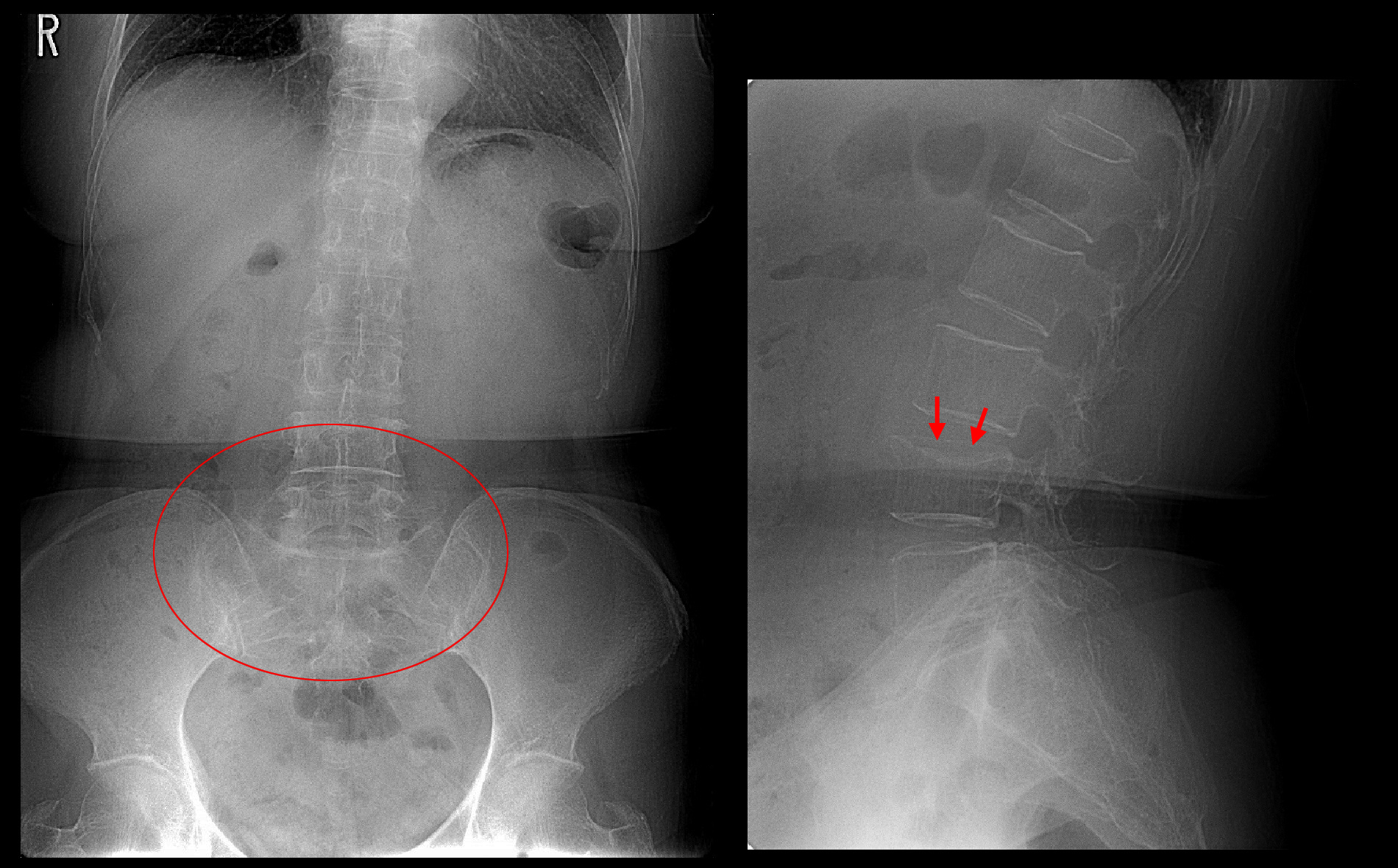
レントゲン像ではL4(第4腰椎)の上縁が陥凹しています(赤矢印)。後述しますが、骨粗鬆症(こつそしょうしょう)も中等度~重度の印象です。
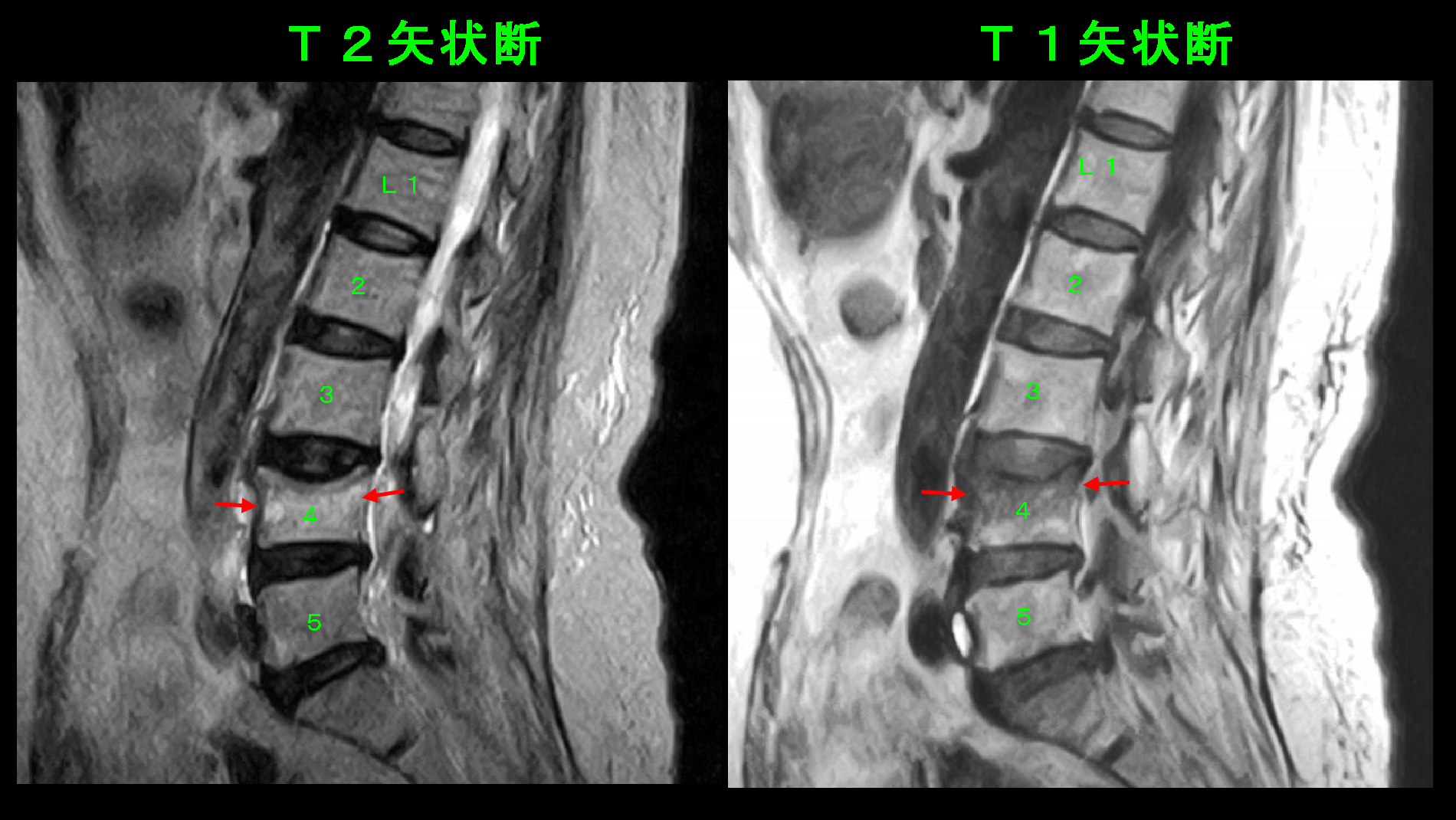
腰椎MRI検査では、左のT2矢状断(側面像)ではL4は若干高輝度(白っぽくなっている)、右のT1矢状断ではL4は上半分が低輝度(黒っぽくなっている)であり、これはL4が損傷を起こしている(=圧迫骨折を起こしている)状態を示しています。この状態で作業労働をすることは無理であり、2か月の休職の診断書を記載し、安静と服薬(骨粗鬆症治療薬と鎮痛剤)で治療を開始しました。Nさんは2か月経過して日常生活ではほぼ支障がなくなったのですが、仕事を再開するとまたあの痛みに襲われるのではないかという不安感を払しょくできない様子でした。しかし、4月1日から昼食分だけでの勤務を再開され、令和3年5月まで勤務されました。
Nさんは特に転倒したというような外傷機転があって骨折を発症したわけではなく、通常の作業労働で圧迫骨折を発症されています。このように外傷の機転がなく骨折を発症するのは骨粗鬆症が基盤にあるからです。外傷であろうと、通常の生活の中での発症であろうと、圧迫骨折の症状が一段落した時点で当院では骨粗鬆症の検査(骨量検査)を行って、治療の継続、服薬内容などを決定しています。
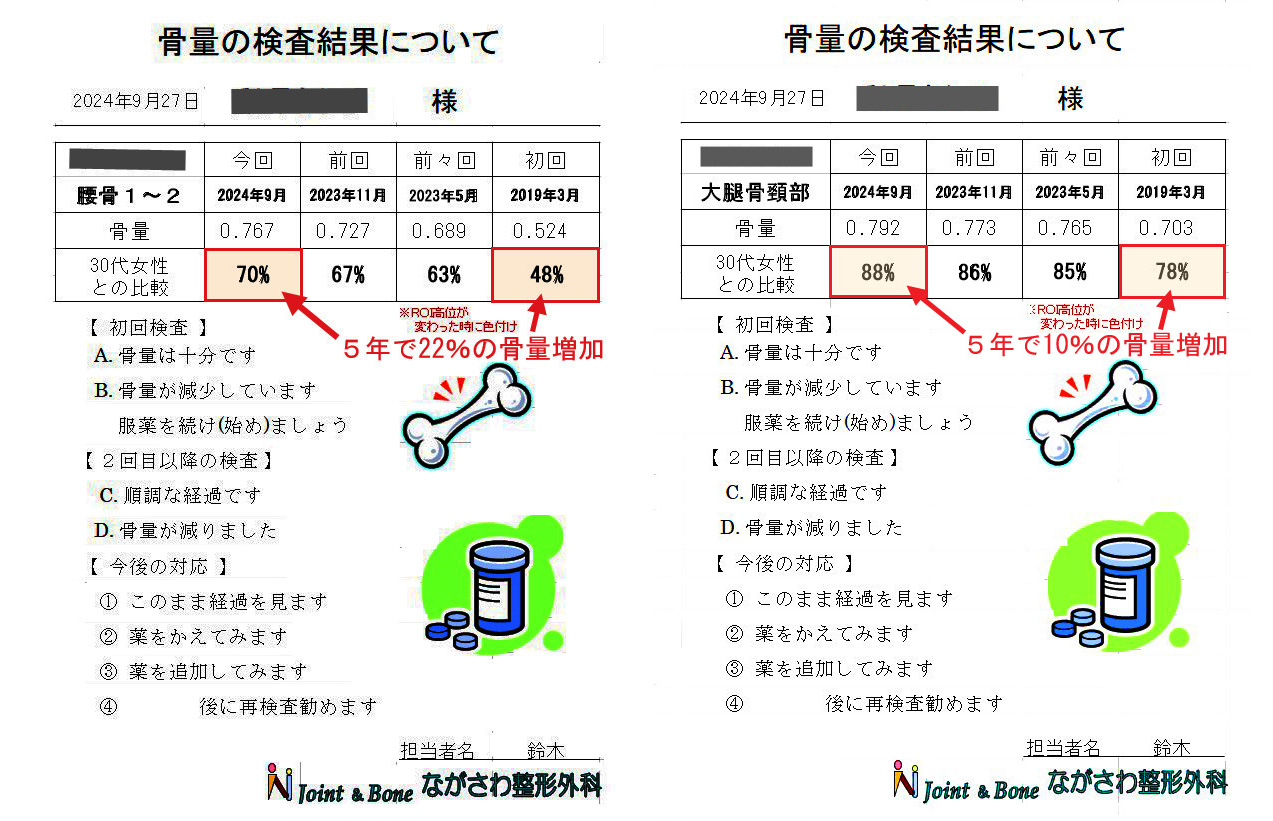
上図はNさんの骨粗鬆症治療の経過となります。当院では骨量検査を行うと、その結果を上図のようなメモとして渡しています。右側はL1~2の腰骨の治療経過データとなりますが、表の最下段は30代女性のL1~2の骨量の平均を100%とした場合のNさんの骨量の推移です。2019年3月は48%でしたが、5年後の2024年9月には70%となっており、何と20%も増加しています。大腿骨の股関節部(頚部)は10%の増加です。治療をしなければ骨量は加齢とともに減少していくのみですから、この結果は素晴らしい経過です。
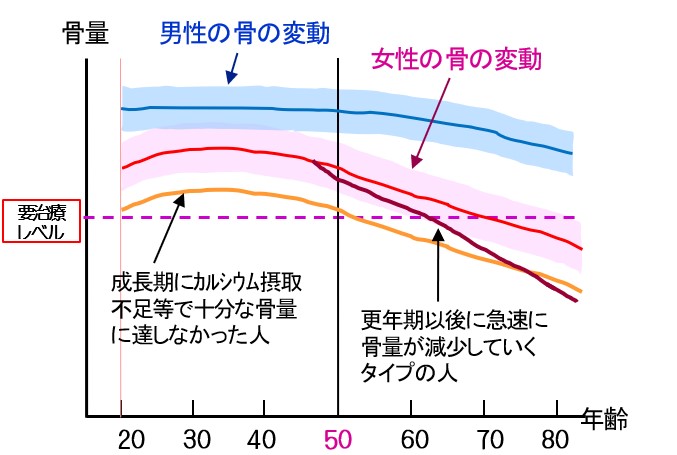
少し骨粗鬆症について説明します。骨は体内の性ホルモンと密接な関係があり、女性の場合更年期以後に女性ホルモンの減少とともに骨量は減少していきます。グラフのピンク枠が女性の骨量の推移、青枠が男性の骨量の推移を示しています。元々男性に比して女性の骨量は低値であるために、70才を過ぎる頃には女性は骨折を起こしやすくなるのです。男性も骨粗鬆症は発症しますが。
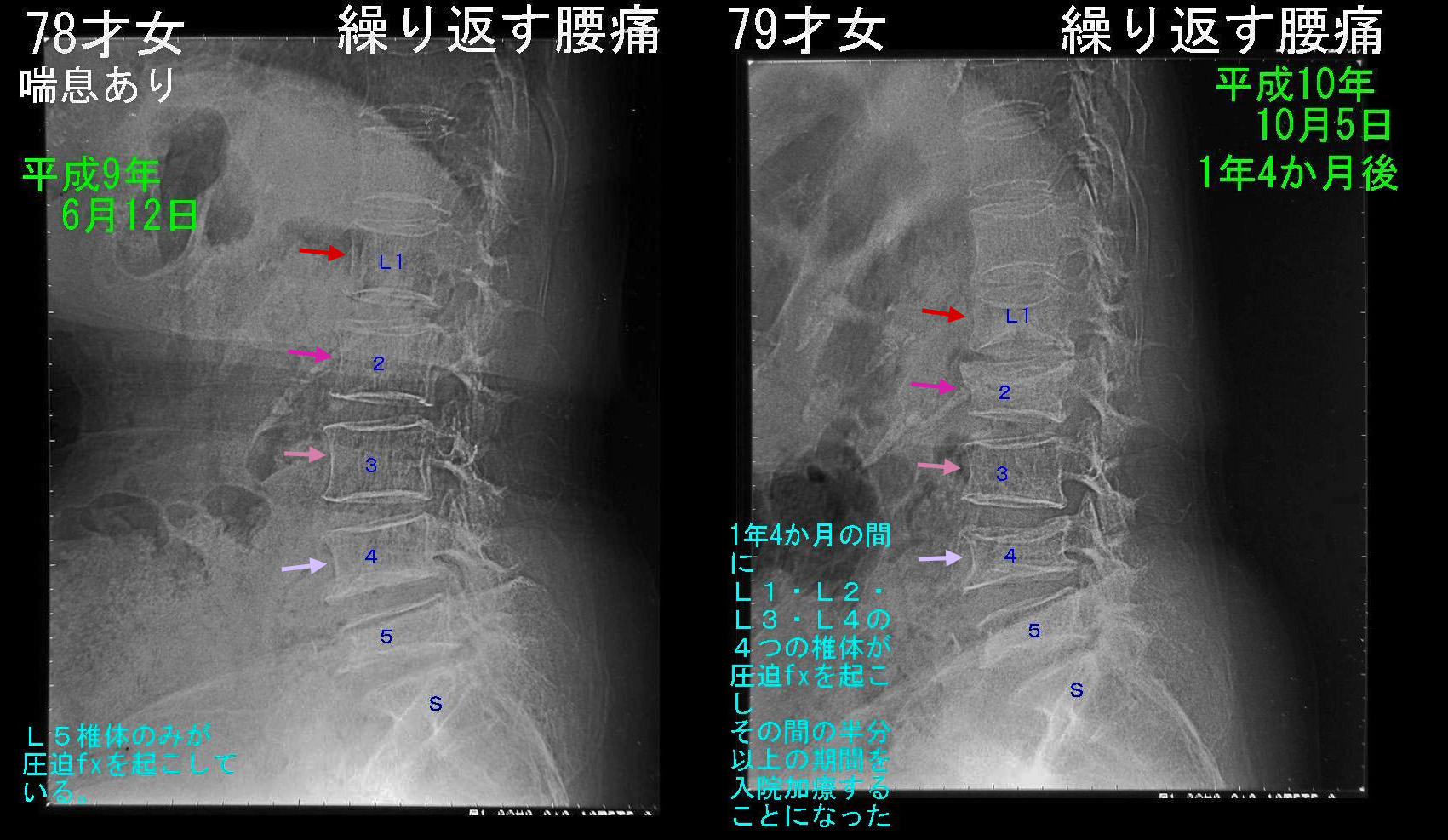
この患者さんは少し古い症例で、喘息で治療していた薬の副作用もあり、骨粗鬆症の程度の強かった方ですが、平成9年6月12日の腰椎レントゲン像と10年10月5日(1年4か月後)のレントゲン像を比較するとL1・L2・L3・L4の腰骨で扁平化(圧迫骨折)が起こっています。この期間、患者さんは圧迫骨折の痛みのために半年以上入院生活を送っていました。このように圧迫骨折が次々と発生する現象を“圧迫骨折のドミノ化” と表現していますが、まれなことではありません。
圧迫骨折を発症してからの骨粗鬆症治療では圧迫骨折のドミノ化を必ずしも予防できません。できるだけ早期に骨粗鬆症の治療を開始して圧迫骨折の発症を予防することが重要です。しかし、実際はそれは難しく、多くの方は圧迫骨折や他部位の骨折を発症してから骨粗鬆症の治療を開始されています。
骨粗鬆症の腰椎(腰骨)レントゲン像と骨量測定の検査方法について説明します。
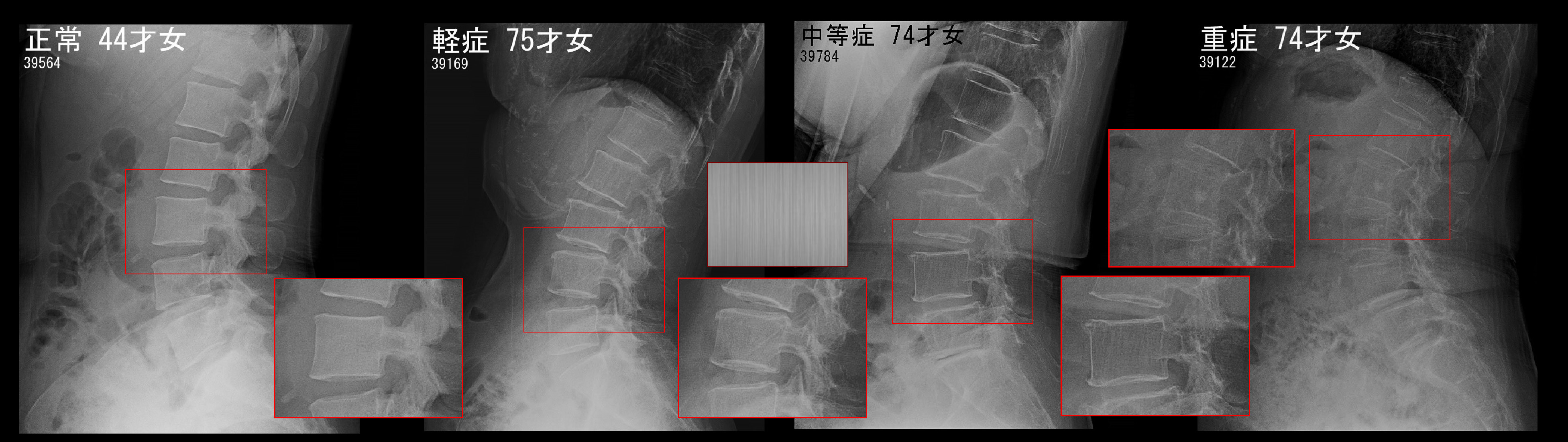
骨量測定の定量的診断で最も信頼されている方法がデキサ法となります。これは腰骨と(股関節よりの)大腿骨で測定します。当院が開業した30年前に福島市での骨粗鬆症健診が始まり、当院も健診事業に参加していました。当院ではデキサ法は対応できず、DIP法という手の骨で骨量を調べる検査を行っていました。しかし、この検査は適正な評価とならない事例を少なくなく経験しました。
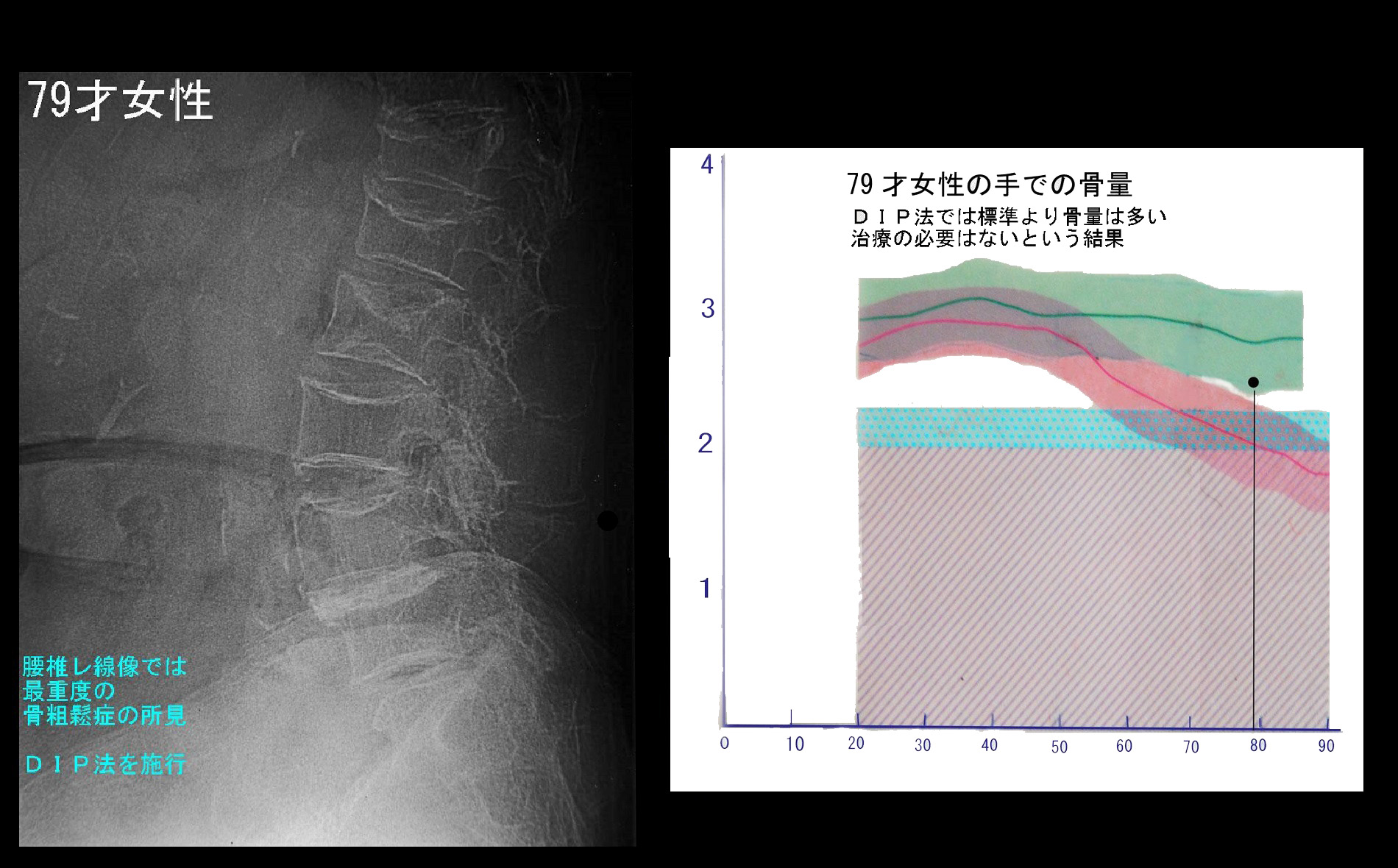
上図レントゲン像は79才の女性ですが、腰椎の形態は全ての椎体(腰骨)で中央部が陥凹しており、重度の骨粗鬆症と診断可能ですが、手の骨量のDIP法の評価では黒点となり、女性としては骨量は十分であり、男性並みという数値となっていますが、適正な骨の状態の評価ではありません。
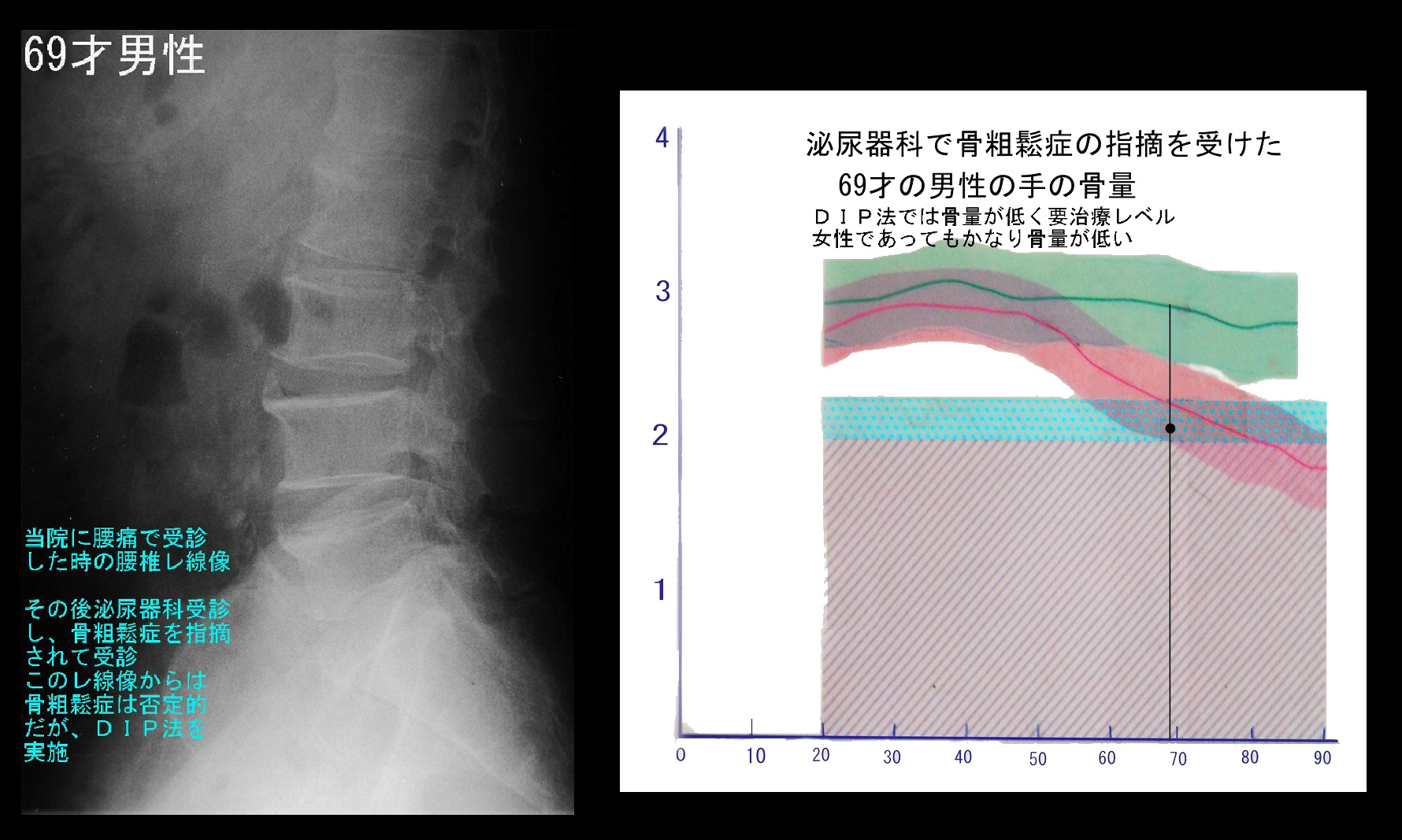
また、上図は69才の男性ですが、泌尿器科を受診してそのレントゲン像で泌尿器科医から「あなたはひどい骨粗鬆症があるから整形外科を受診した方がよい」と言われて、当院を受診された肩です。しかし、この患者さんはその数か月前に腰痛で当院を受診していました。その時の腰椎レントゲン像となりますが、骨粗鬆症とは無縁のレントゲン所見です。しかし、医師から「骨粗鬆症だ」と言われているのに、骨量検査もせずに頭から医師の意見を否定するのは失礼と考えて、DIP法で骨量検査をした結果が右図となりますが、重度の骨粗鬆症で治療を必要とする女性並という結果でした。驚きです。そこでより信頼できるデキサ法で検査した結果が下図となります。
デキサ法では男性の標準の腰椎の骨量より十二分に高い骨量となっていました。人体の骨の役割は体を支えるということであり、脊椎や大腿骨で評価することが重要です。デキサ法の腰椎での骨量評価を信用するべきで、手の骨で計測したDIP法の数値は信用に値しない結果であると受け止めます。
このような結果の事例を数多く経験し、私は当院でのDIP法での骨量検査を止め、(当院ではデキサ法での骨量検査ができないため)福島市の骨粗鬆症検診にも参加することを止めています。令和7年に当院にデキサ検査機器を導入することを具体的に検討しましたが、スペース的に駐車場に新たな建物を構築して導入しなければならず、費用は1000万円以上かかることが判明し、骨量検査の収入でその費用を返済するには20年ぐらいかかりそうなので、導入は断念しました。当院のではデキサ法で骨量の検査は現時点まで第一病院と契約して対応しています。検査の待ち時間はありません。また、検査の費用は当院で支払っていただきます。
Nさん以外の骨粗鬆症の治療の事例については、圧迫骨折と骨粗鬆症について その2 で提示したいと思います。