慢性関節リウマチは治療状態が良いと症状はほとんどなくなります。そのような状態が一定続くと、リウマチの治療はどれぐらい続ければいいの?という疑問を生じるかと思います。当然の思いだと思います。
私はリウマチ専門医ではありませんが、40年以上整形外科医としてリウマチの患者さんをそれなりに診療してきました。ホームページのリウマチの項目の“66才女性VAS10の足部痛”では医大の臨床教授がしっかり向き合う姿勢を見せなかった患者さんに対して良好な診療ができた事例を報告しています。
リウマチの治療は中断しない方が無難と言えますが、自分がその立場であったら薬を減らしたい、止めたいと考えるのは当然かなと考えます。その手がかりの診療経験を提示したいと思います。
この項目では生物学製剤を適応していない事例でリウマチの服薬治療を中断して問題のなかった症例と、休薬後8か月で再発し、以前のように治療が良好に行われなかった症例を提示しています。
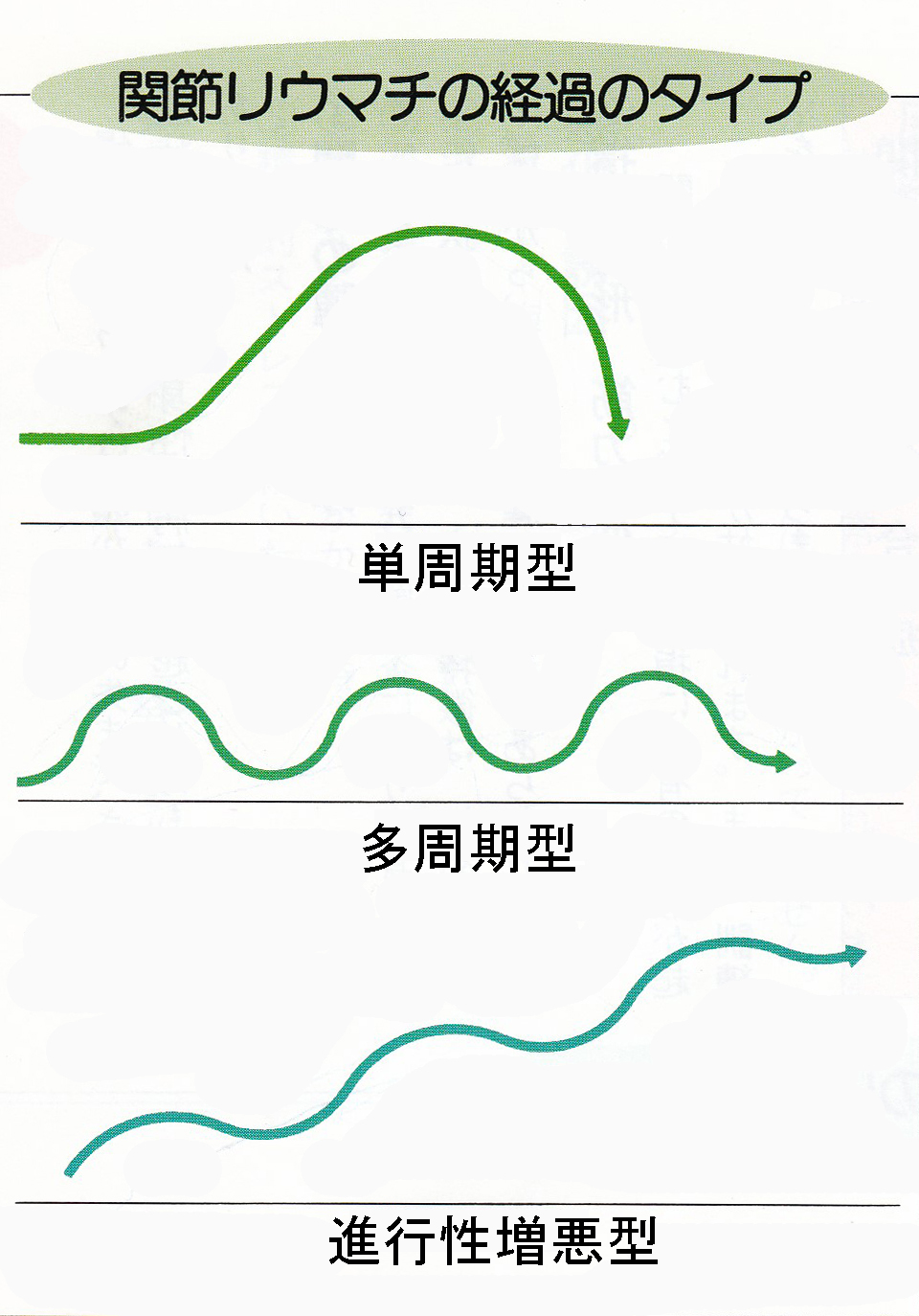
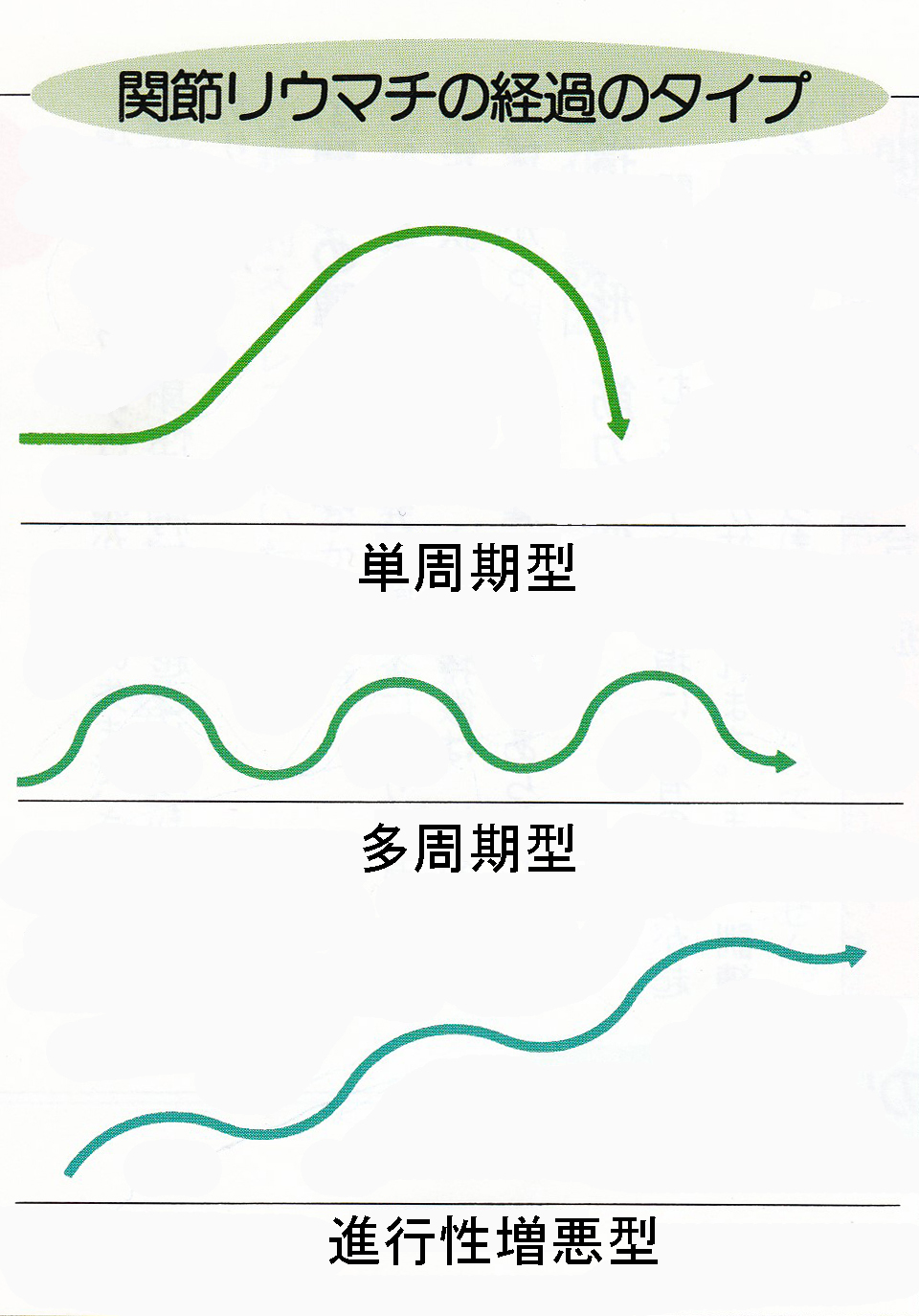
生物学製剤が登場しリウマチの治療は大きく変革しましたが、それ以前のリウマチ治療ではリウマチの自然経過は3型(単周期型・多周期型・急速破壊型)に分けられるとされていました。これはリウマチ治療にメトトレキサートが積極的に適応されていない時代の治療経過であり、ある意味はっきりと有効な治療が確立されていなかった時代の”自然経過”に近いものと私は理解しています。
単周期型が最も多く7割近くを占め、数年の経過で落ち着くタイプです。私の知る限り、極めて特殊な5%以下の進行性増悪型は治療経過の中で把握可能と推察しますが、メトトレキサートでリウマチ症状がコントロールされていると、単周期型と多周期型なのかを鑑別する手段は原則ないと思います。単周期型が最も多く一定期間で落ち着くのであれば、単周期型のリウマチであれば、どこかの時点で治療を終了することが可能だと思われます。それがどの時点なのかは分かりません。医師の立場では患者さんのリウマチは多周期型かもしれないから治療は継続した方が良い、というのが無難なアドバイスとなるわけですが、リウマチの自然経過の全体像からすれば(単周期型の可能性が高いわけですから)、どこかで治療を止めてみる試行錯誤は決して悪いことではないと私は考えます。私の知識と診療経験からは、メトトレキサートでコントロールされているリウマチでは単周期型か多周期型かを鑑別する手段はないと理解しているので、それを最終的に選択するのは患者さんしかいないと思っています。
この記事はその参考にできるかもしれないという私の経験を提示しています。
まずは、服薬を中断し問題のないリウマチ治癒例です。
51才の調理師の男性です。平成30年2月27日に右肩痛、3月17日に左肩痛で受診され、ともに局所注射で症状は軽減しました。
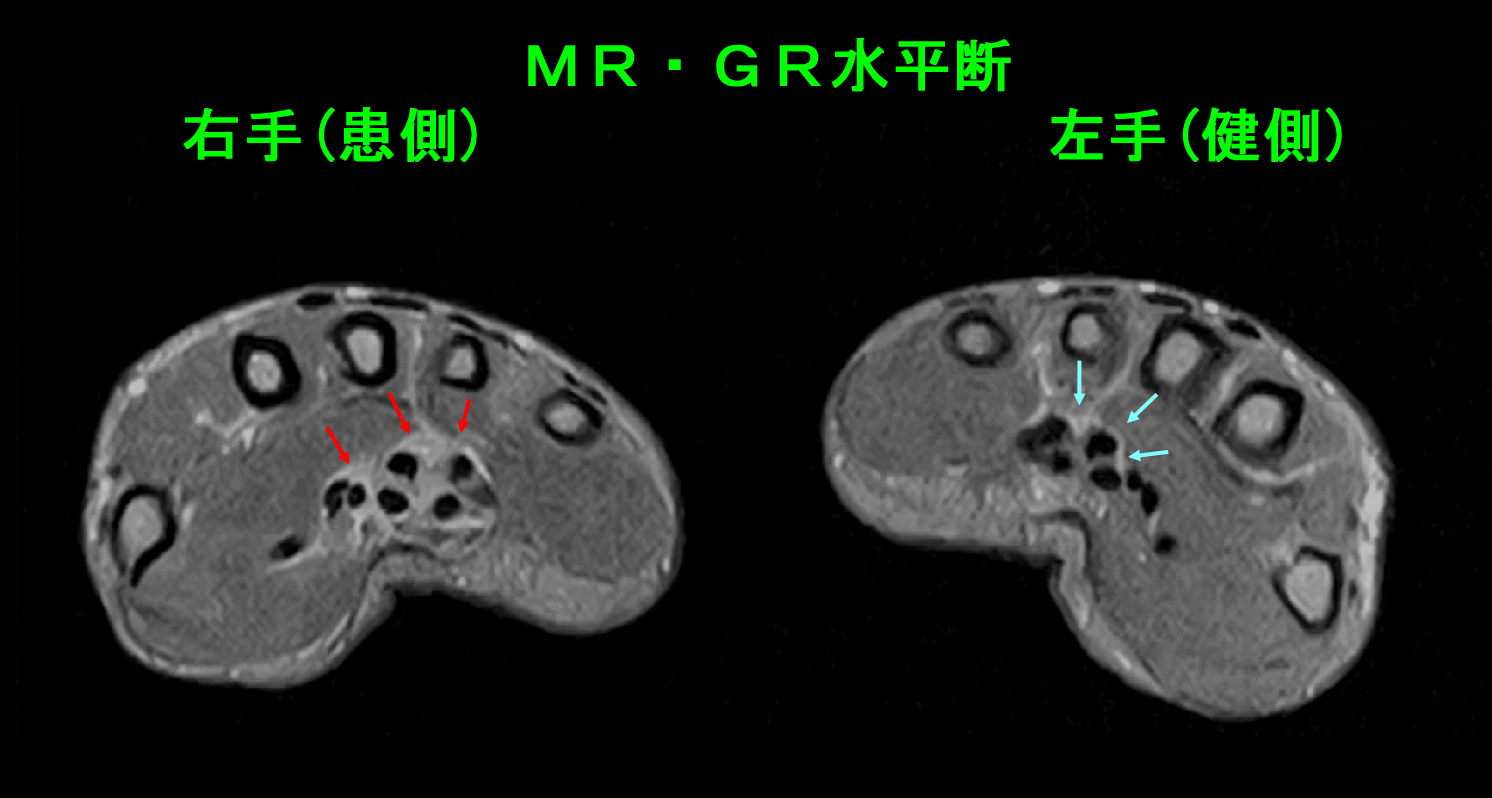
左肩痛から2週後の3月29日に右中指のしびれと屈曲障害で受診され、服薬で多少軽減するも、31日には右手指全てが屈曲不能となり、4月3日に受診されました。その時のMRI画像です。
両手手掌部の水平断面ですが、赤矢印の右手の手根管の黒い腱(手指の屈筋腱です)の周囲の腱鞘が左手根管部(青矢印)に比して肥厚しています。手根管での腱鞘炎の状態です。服薬とサポーター固定で4月6日にはVAS10→0に軽減しています。しかし、5月11日には症状は再発し右手を握れなくなりました。ここでリウマチの検査を行うとリウマチ因子(RF)は19(正常は15以下)で、異常値であればリウマチと診断しても良いとされる抗CCP抗体は27.4(正常は4.5以下)でした。リウマチと診断可能でしたが、患者さんは治療を希望されませんでした。
8月24日(3か月後)左手掌部痛で受診されました。以前は右手掌部痛でした。この時も左手根管ブロックを施行しています。この際、少し前に仕事中に右股関節痛で動けなくなり、救急搬送となり総合病院に入院したという報告がありました。9月21日右手掌部痛で受診。9月9日にも左股関節痛で総合病院に救急搬送、1週間入院加療したとのことでした。私が「総合病院の整形外科医師の診断はどうでしたか」と聞くと、「運動不足だからでしょう」と言われたとのこと。私は呆れてしまいましたが、患者さんも納得はしていませんでした。
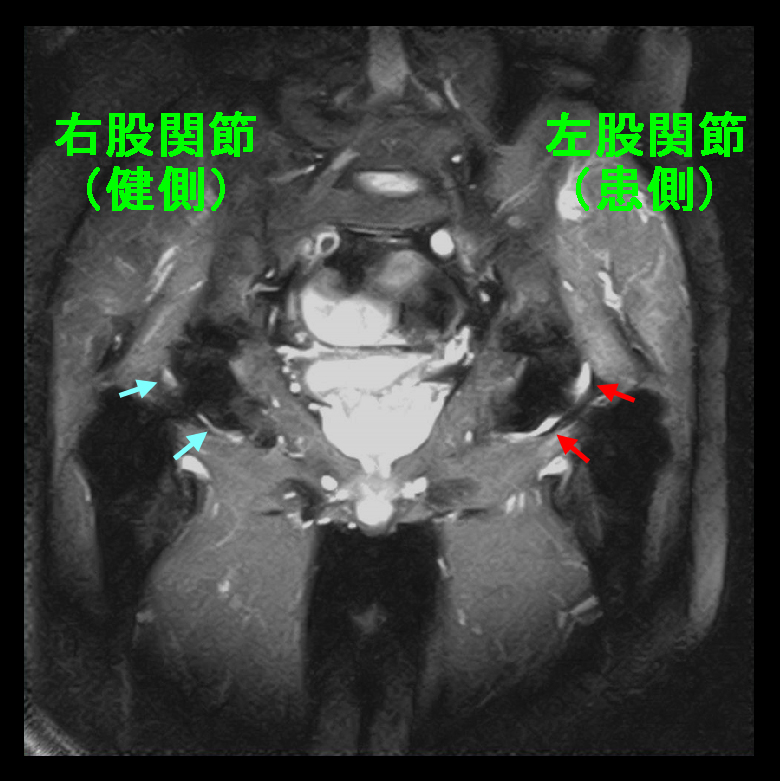
その時の股関節のMRI所見ですが、左股関節は関節炎(赤矢印)を認めます。ここでもう1度リウマチの採血をしていますが、RF27(正常15以下)、抗CCP抗体53.5(正常4.5以下)で、患者さんもここからはメソトレキセートによるリウマチの治療をすることに同意されました。
10月18日には痛みはないと言っておられましたが、10月30日は右膝痛と両肩痛の訴え、12月27日には左股関節VAS2~4の訴えがあり、メトトレキサートを3錠から4錠に増量しています。平成31年2月5日右手掌部痛で受診され、待合で不穏状態となられたため、同日緊急で右手根管症候群の手術を施行しています。以後、多関節痛は落ち着き、経過しました。
3年間服薬を継続して、令和4年4月12日以後患者さんの判断で服薬を中止されています。
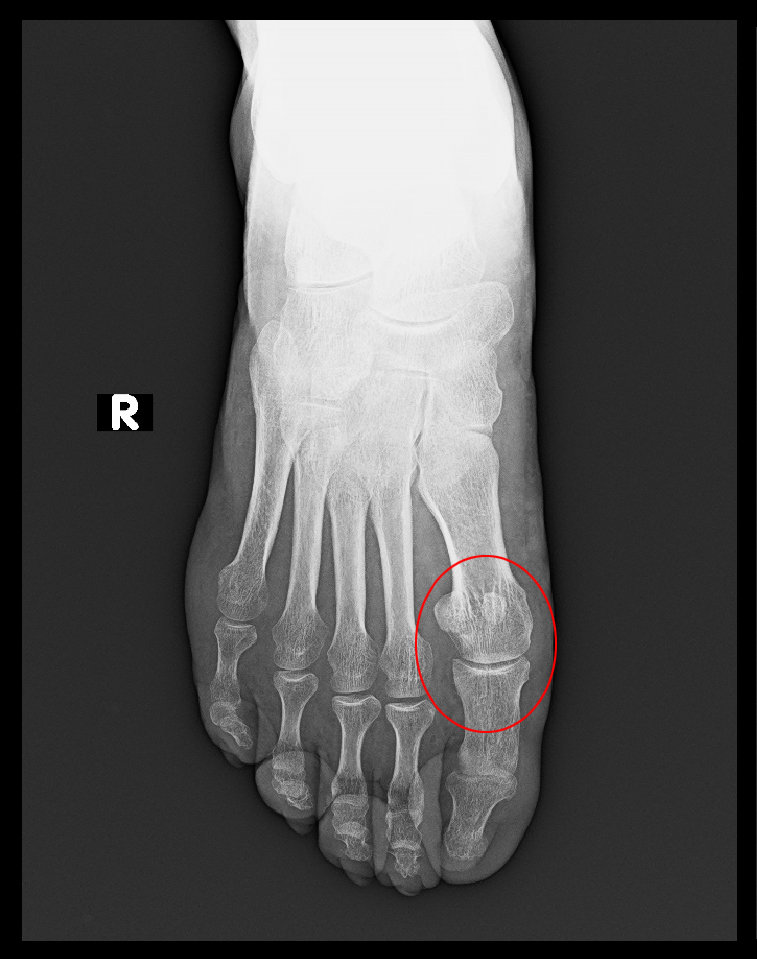
1年8か月後の令和5年12月2日(56才時)に右第1趾MP関節痛で受診され、痛風疑いで採血するも、尿酸値は4.0で正常、RF217、抗CCP抗体175と異常が悪化していて、リウマチの可能性を否定できるわけではないのですが、他にはリウマチの症状はなく右第1趾痛は服薬で12月5日には消失し、以後7年11月まで特に受診はありません。リウマチの症状は治癒していると受け止められます。血液検査が異常値であってもリウマチの服薬が必要とは限らず、この患者さんは単周期型のリウマチであったのであろうと理解します。
次は36才の男性です。令和3年6月26日1週間前からの両側手指痛で受診されました。右手関節痛もありました。血液検査ではRF26、抗CCP抗体943.4で慢性関節リウマチと診断可能です。7月31日からメトトレキサートで治療を開始しました。メトトレキサートは3錠で症状は消失しました。
4年3月5日に肝臓の機能が軽度悪化を示す血液検査所見が出て経過をみていますが、症状が落ち着いており、7月23日にはメトトレキサートを3錠から2錠に減量し、患者さんの希望があり、8月末で服薬を終了しました。
休薬後8か月の令和5年4月8日両側踵骨部痛、両前足部足底痛、左手関節痛で再診されました。
私は①リウマチとしての治療を再開、②局所に関節注射で経過をみる という2つの対応を提案すると、患者さんは②を選択され、同日左手関節注射を施行しています。
4月15日に両側足部のMRI検査を施行しています。
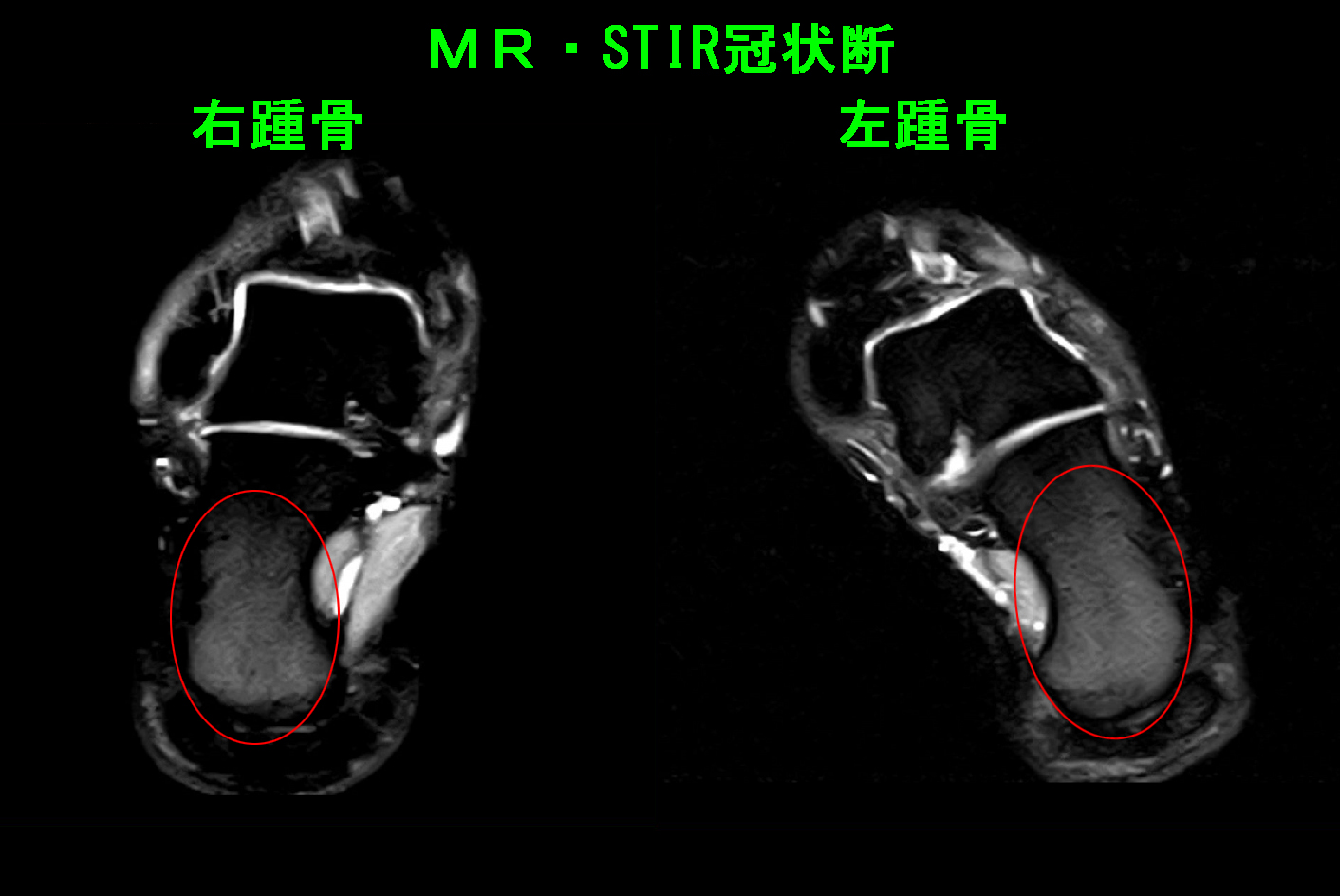
両側踵骨部痛の原因は両側踵骨(かかとの骨)全体に軽度の高輝度所見を認め、リウマチによる骨変化と診断しました。
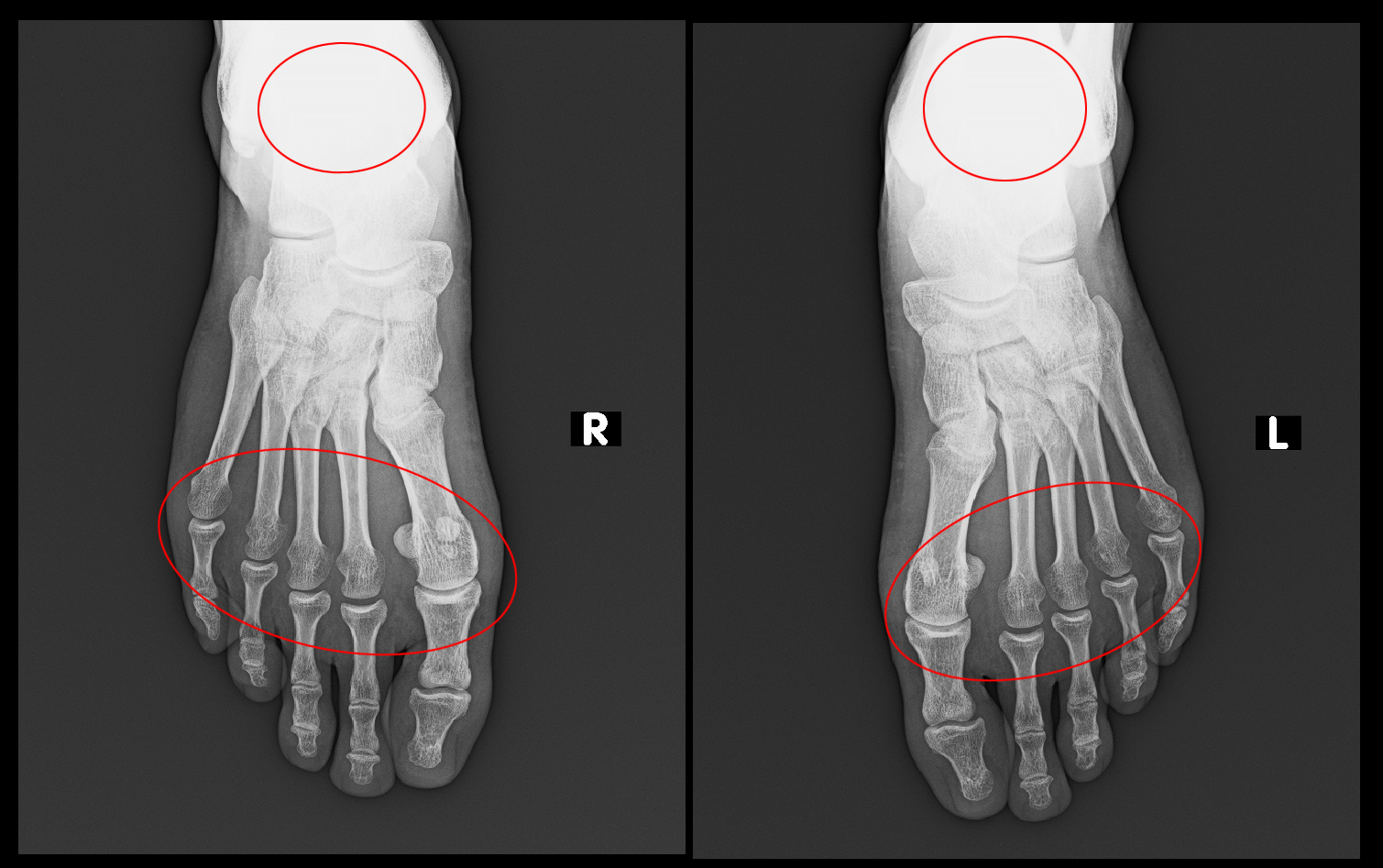
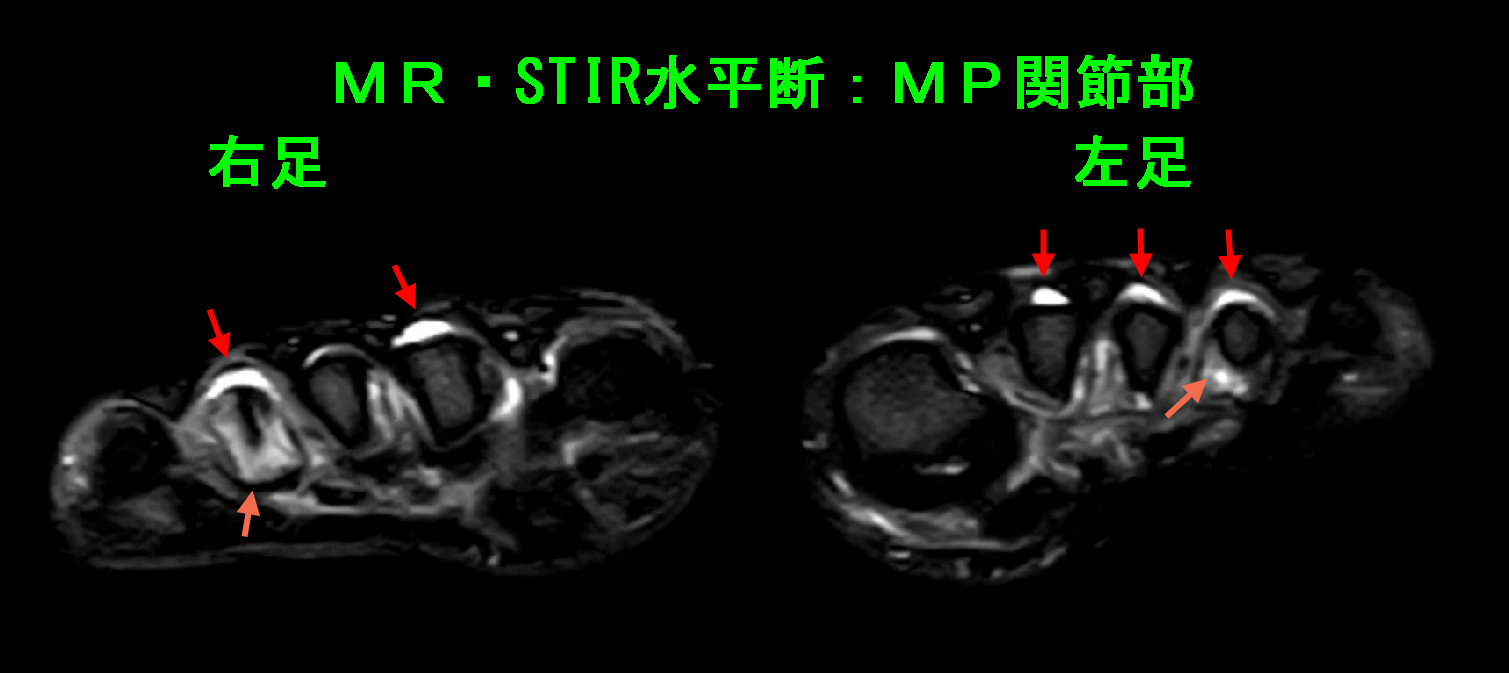
両側前足部の痛みは、右第2趾・第4趾のMP関節炎(赤矢印)と左第2趾・第3趾・第4趾のMP関節炎(赤矢印)と診断され、両側第4中足骨の骨頭部には高輝度所見(オレンジ矢印)を認め、これもリウマチによる骨変化と診断しました。
この時はメトトレキサートによるリウマチ治療は再開せず、5か所のMP関節に関節注射を施行しています。その後、症状は落ち着いていましたが、同年12月7日に左手関節痛で受診、左手関節注社と痛み止めの処方を行いました。6年2月3日に左手関節痛と両側足底部痛で再診され、ここでリウマチとしての治療を再開しました。
2月17日にメトトレキサート3錠、3月30日メトトレキサート4錠としていますが、左右の手関節痛が交互に出て、自身のお子さんの抱っこも困難、足底部痛もコントロールされず、6月22日(リウマチ治療の中断から1年10か月)から生物学製剤(アダリムマブ1回7800円)の適応を開始し、以後は日常生活に支障を来すような痛みは消失しています。
この症例では、リウマチの服薬治療を中断する前はメトトレキサートで症状はコントロールされていましたが、中断後はコンロールされなくなり、生物学製剤を適応することで中断前と同じ治療効果がえられるようになった経過です。
この患者さんは多周期型のリウマチで症状の軽減期間が比較的長かったという症例で、治療を終了するとまた症状が再燃する可能性が高いのだと思われます。かと言って、40代となったばかりの男性が死ぬまでリウマチの治療を続けなければならないかと問われた時(または患者さんの立場を自分に置き換えた時)、それは検討されても良いのではないかとも思います。1~2年症状が落ち着いていたら生物学製剤アダリムマブの投与間隔を少し延ばしていく、それで問題がなければアダリムマブの中止も検討するというようなステップでリウマチ治療の試行錯誤をしていくしかないのではないかと考えています。